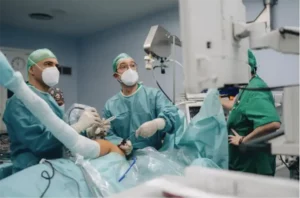
10 kwietnia 2026 roku w 107 Szpitalu Wojskowym w Wałczu przeprowadzono zabieg, który – wedle dostępnej nam wiedzy – nie był dotąd wykonywany w Polsce. Pacjentce z całkowicie zniszczonym stawem barkowym, po przebytej sepsie i serii nieudanych operacji, wszczepiono odwróconą protezę rewizyjną barku, jednocześnie wykonując transfer mięśnia piersiowego większego w miejsce porażonego mięśnia naramiennego. Zabieg przeprowadził dr Adam Sokołowski we współpracy z dr Philippe’em Valenti z Paryża.
Kontekst kliniczny – rosnąca liczba alloplastyk i ich powikłań
W Polsce obserwujemy dynamiczny wzrost liczby alloplastyk stawu ramiennego. Najczęstszymi wskazaniami do tych zabiegów są zmiany zwyrodnieniowe, nienaprawialne uszkodzenia stożka rotatorów oraz wielofragmentowe złamania, których nie można skutecznie zrekonstruować.
Trend ten jest bezpośrednio związany z rosnącym poziomem rozwoju naszego kraju oraz coraz większymi oczekiwaniami społeczeństwa. Współcześni pacjenci nie akceptują życia w bólu i ograniczeniu funkcji – oczekują skutecznego leczenia i powrotu do aktywności. W tym zakresie zbliżamy się do standardów krajów Europy Zachodniej.
Jednakże wzrost liczby wykonywanych zabiegów wiąże się również ze zwiększoną liczbą powikłań. Do najpoważniejszych należą infekcje, niestabilność stawu, obluzowanie implantów oraz postępująca destrukcja kości i tkanek miękkich. Każda kolejna operacja w obrębie tego samego stawu znacząco zwiększa stopień trudności leczenia oraz zmniejsza szanse na pełne przywrócenie funkcji.
Problem kliniczny – gdy standardowe metody przestają wystarczać
Pacjentka trafiła do dr Adama Sokołowskiego po wieloletniej historii powikłań. Wcześniejsze leczenie, prowadzone w innym ośrodku, obejmowało kilka zabiegów operacyjnych i zakończyło się nawracającymi zwichnięciami protezy oraz ciężkim zakażeniem ogólnoustrojowym (sepsą).
Problem kliniczny był wieloczynnikowy:
- Liczne wcześniejsze operacje powikłane nawracającą niestabilnością stawu
- Znaczny ubytek nasady bliższej kości ramiennej – struktura kostna nie pozwalała na standardową implantację
- Porażenie mięśnia naramiennego – kluczowego dla funkcjonowania odwróconej protezy barku, odpowiedzialnego zarówno za ruchomość, jak i stabilność stawu
- Przebyta sepsa – wymagająca potwierdzenia eradykacji zakażenia przed kolejnym etapem leczenia
Bez interwencji chirurgicznej pacjentka była skazana na przewlekły ból, brak funkcji ręki i znaczne ograniczenia w codziennym życiu – ubieraniu się, jedzeniu, utrzymaniu higieny osobistej.
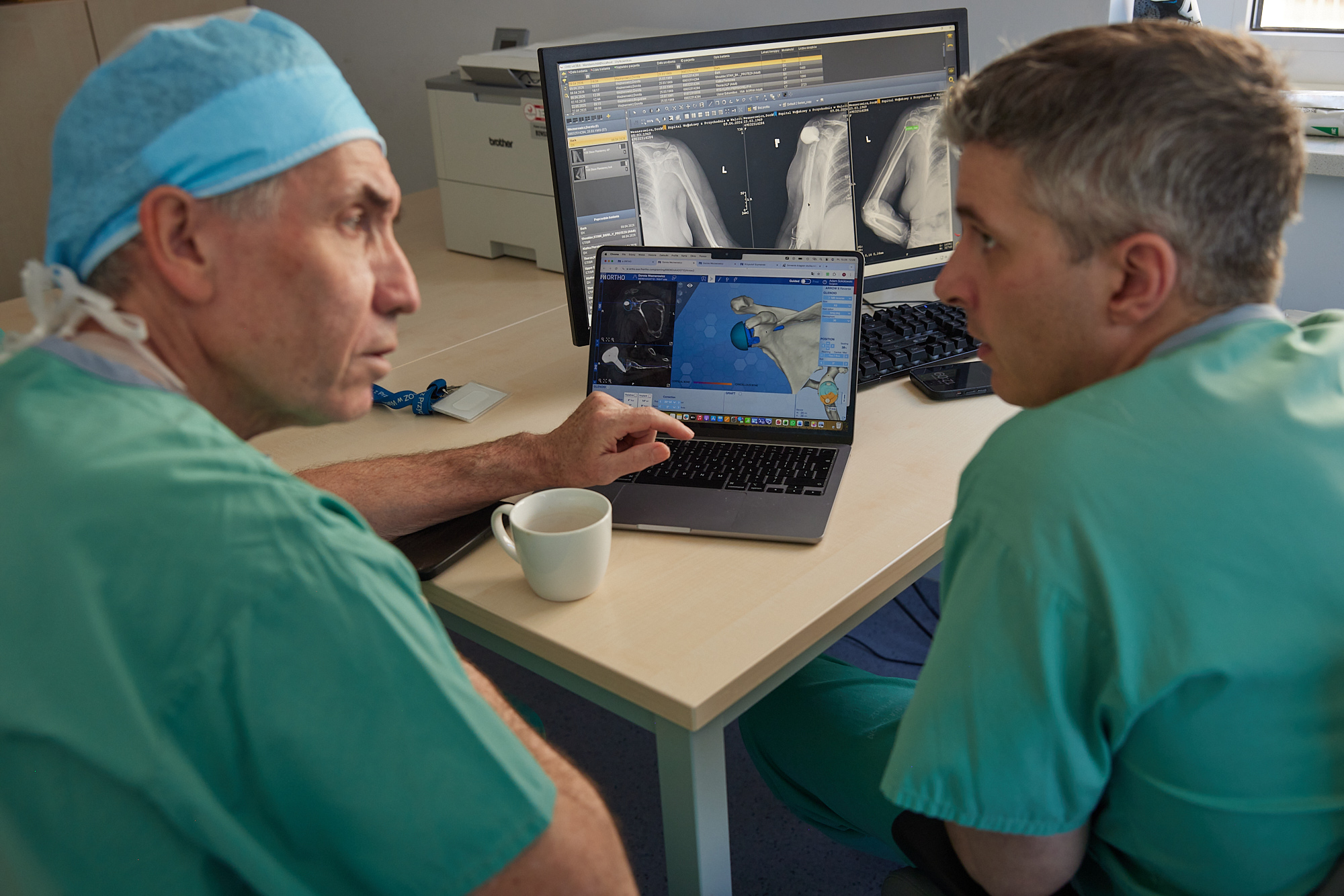
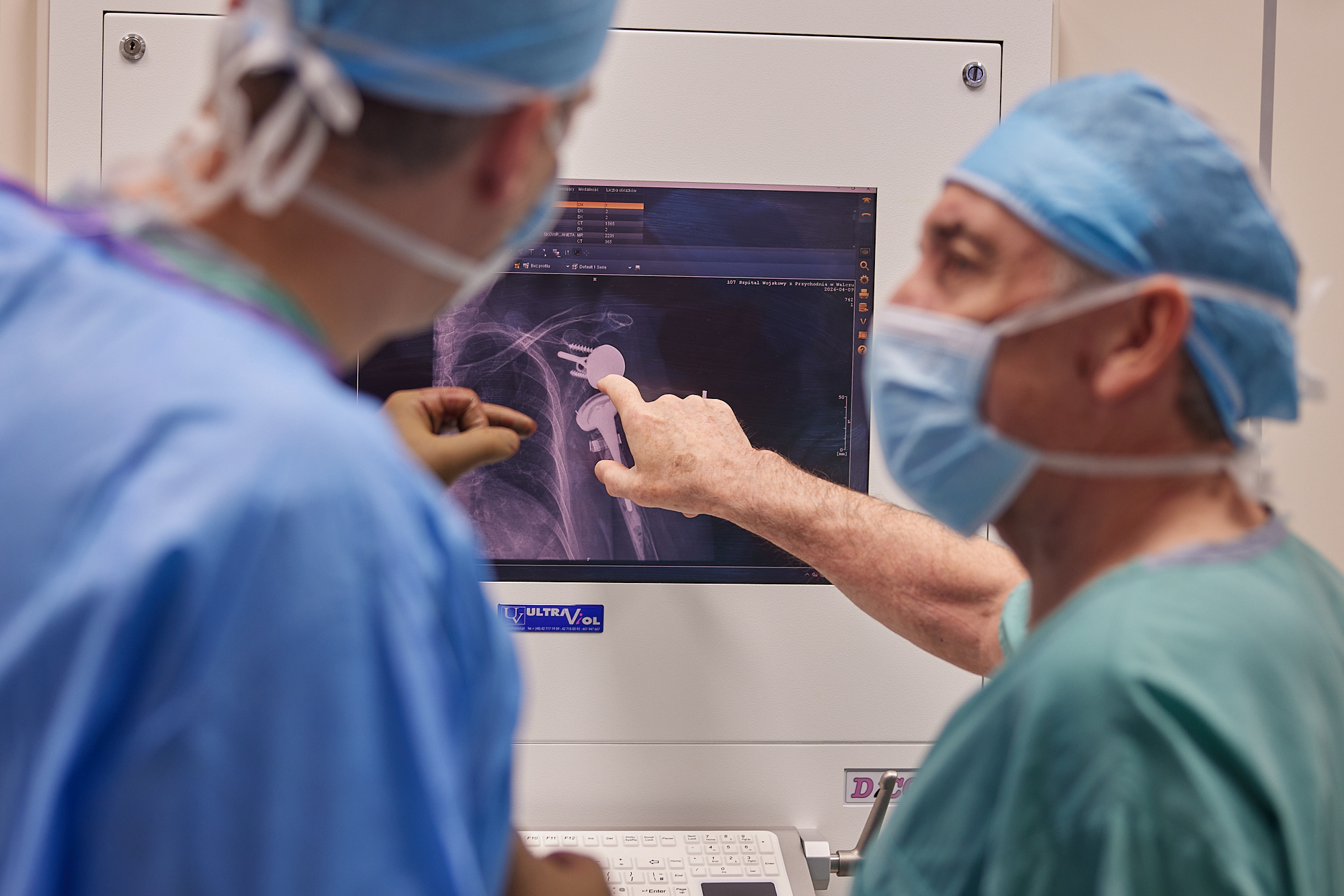
Adam i Philippe przy laptopie – planowanie operacji na podstawie tomografii 3D, dobór implantu i strategii transferu
Strategia leczenia – podejście dwuetapowe
Z uwagi na przebytą sepsę leczenie podzielono na dwa odrębne etapy, rozdzielone sześciomiesięcznym okresem obserwacji.
Etap I – przygotowanie pola operacyjnego
Pierwszy etap obejmował:
- Usunięcie wcześniej implantowanej, niestabilnej endoprotezy
- Rekonstrukcję ubytków panewki z użyciem przeszczepów kostnych
- Zastosowanie spacera cementowego z antybiotykiem – tymczasowego implantu zapewniającego kontrolę infekcji oraz utrzymanie przestrzeni anatomicznej
Przez kolejne sześć miesięcy monitorowano parametry laboratoryjne w celu potwierdzenia całkowitej eradykacji zakażenia. Jednocześnie oczekiwano na przebudowę tkanki kostnej w obrębie panewki – warunek konieczny dla stabilnego osadzenia nowego implantu.
Etap II – proteza rewizyjna z transferem mięśniowym
Drugi etap stanowił zasadniczą część leczenia rekonstrukcyjnego i obejmował dwie procedury wykonane podczas jednego zabiegu:
- Implantacja odwróconej protezy rewizyjnej barku – przygotowanie i odświeżenie pola operacyjnego, a następnie osadzenie protezy w zrekonstruowanym łożysku kostnym
- Transfer mięśnia piersiowego większego – preparowanie mięśnia wraz z jego pęczkiem naczyniowo-nerwowym, przemieszczenie go w miejsce porażonego mięśnia naramiennego i stabilne umocowanie do wyrostka barkowego łopatki, obojczyka oraz kości ramiennej
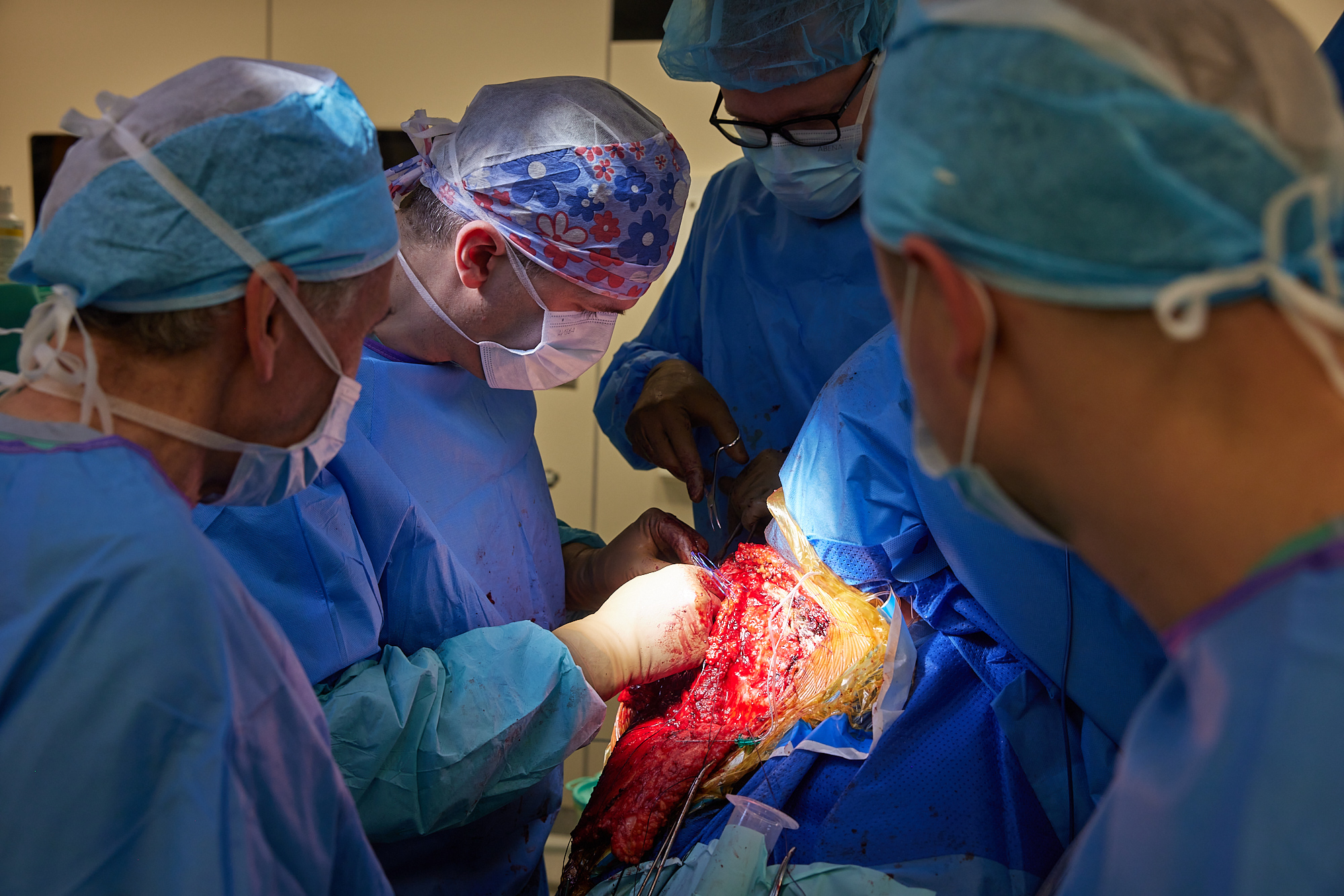
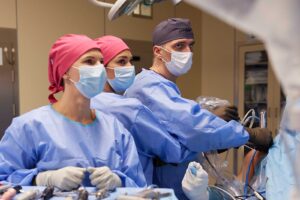
zespól w pełnym składzie na sali operacyjnej – widać jak złożona jest ta procedura, kilka osób jednocześnie pracuje na polu operacyjnym
Dlaczego połączenie dwóch metod jest konieczne?
W przypadkach skrajnej destrukcji stawu barkowego żadna z dostępnych metod zastosowana samodzielnie nie daje szansy na przywrócenie funkcji:
- Odwrócona proteza barku (RSA) przywraca geometrię stawu i umożliwia ruch – ale wymaga sprawnego mięśnia naramiennego do aktywnego unoszenia ramienia. Przy jego porażeniu proteza pozostaje niestabilna.
- Transfer mięśnia piersiowego większego przywraca dynamiczną stabilizację i częściowo zastępuje funkcję mięśnia naramiennego – ale bez sprawnej powierzchni stawowej nie ma na czym pracować.
Dopiero połączenie obu procedur daje realną szansę na funkcjonujący bark – proteza odbudowuje strukturę, transfer mięśniowy przywraca kontrolę nad ruchem.
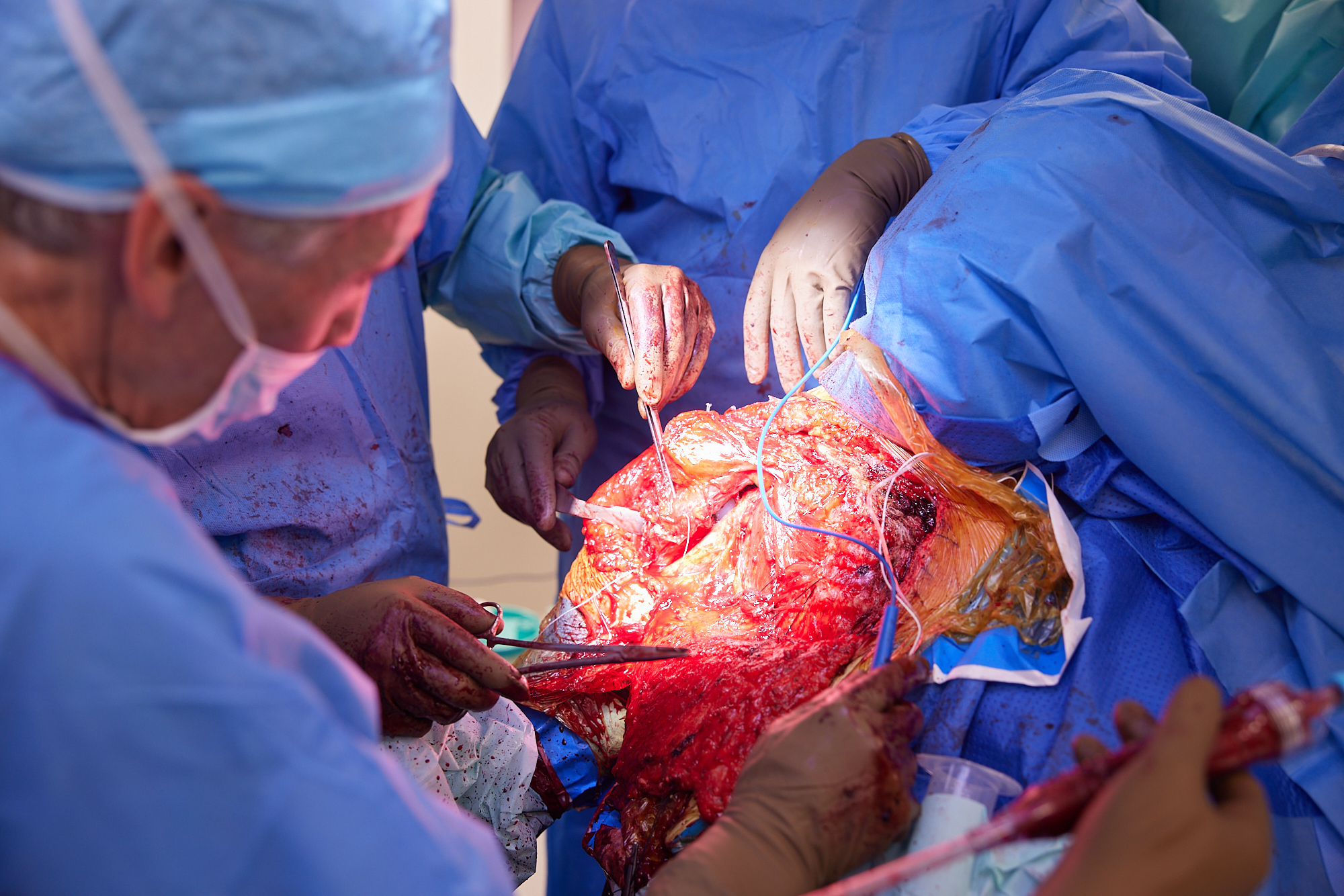
kluczowy moment – widać preparowany mięsień piersiowy z całym pęczkiem naczyniowym, Philippe pokazuje technikę transferu
Dr Philippe Valenti – dlaczego chirurg z Paryża operował w Wałczu?
Dr Philippe Valenti to jeden z najbardziej doświadczonych chirurgów barku i kończyny górnej w Europie. Założyciel Institut Parisien de l’Épaule, dyrektor Paris Shoulder Unit (Institut de la Main), współtwórca jednej z pierwszych na świecie w pełni konwertowalnych protez barku (Arrow, 2003). Autor ponad 120 publikacji naukowych i 6 książek medycznych. W 2019 roku pełnił funkcję prezesa Francuskiej Akademii Ortopedii i Traumatologii. Twórca platformy edukacyjnej Shoulder3T, umożliwiającej chirurgom z całego świata oglądanie zabiegów na żywo i naukę zaawansowanych technik operacyjnych. Współzałożyciel organizacji humanitarnej United Surgeons for Children, pomagającej dzieciom bez dostępu do opieki chirurgicznej.
Dr Valenti został zaproszony przez dr Adama Sokołowskiego jako konsultant i asystent ze względu na swoje wieloletnie doświadczenie w tego rodzaju złożonych rekonstrukcjach barku – w tym transferach mięśniowych przy protezach rewizyjnych. To właśnie połączenie polskiej praktyki klinicznej z doświadczeniem jednego z europejskich liderów tej dziedziny pozwoliło na bezpieczne przeprowadzenie zabiegu.
Więcej o pracy dr Valentiego: Institut Parisien de l’Épaule (Clinique Bizet, Paryż).
Współpraca ta wpisuje się w wieloletnią relację naukową i kliniczną – dr Sokołowski odbył fellowship u dr Valentiego w Clinique Bizet w Paryżu i jest wielokrotnym uczestnikiem organizowanego przez niego Paris International Shoulder Course.

Philippe tłumaczacy technikę naszemu zespołowi – ta wymiana wiedzy to jest ogromna wartość dodana takiej współpracy
Przebieg operacji
Zabieg przeprowadzono 10 kwietnia 2026 roku w 107 Szpitalu Wojskowym w Wałczu. Łączył elementy trzech dziedzin chirurgicznych: mikrochirurgii, torakochirurgii oraz chirurgii kończyny górnej.
Kluczowe etapy procedury:
- Przygotowanie i odświeżenie pola operacyjnego – usunięcie blizn i zrostów po wcześniejszych operacjach
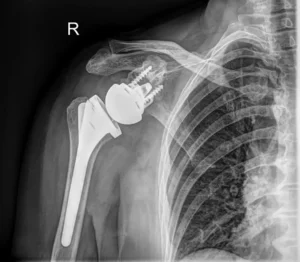
- Implantacja protezy rewizyjnej – osadzenie odwróconej protezy w zrekonstruowanym łożysku kostnym z uwzględnieniem ubytków nasady bliższej kości ramiennej
- Preparowanie mięśnia piersiowego większego – wyizolowanie mięśnia wraz z jego pęczkiem naczyniowo-nerwowym, co wymaga precyzji na granicy mikrochirurgii
- Transfer mięśniowy – przemieszczenie mięśnia piersiowego w miejsce porażonego mięśnia naramiennego
- Stabilna fiksacja – umocowanie przetransferowanego mięśnia do wyrostka barkowego łopatki, obojczyka i kości ramiennej
Wszystkie etapy zabiegu przebiegły bez powikłań śródoperacyjnych. Stan pacjentki po zabiegu określono jako stabilny.
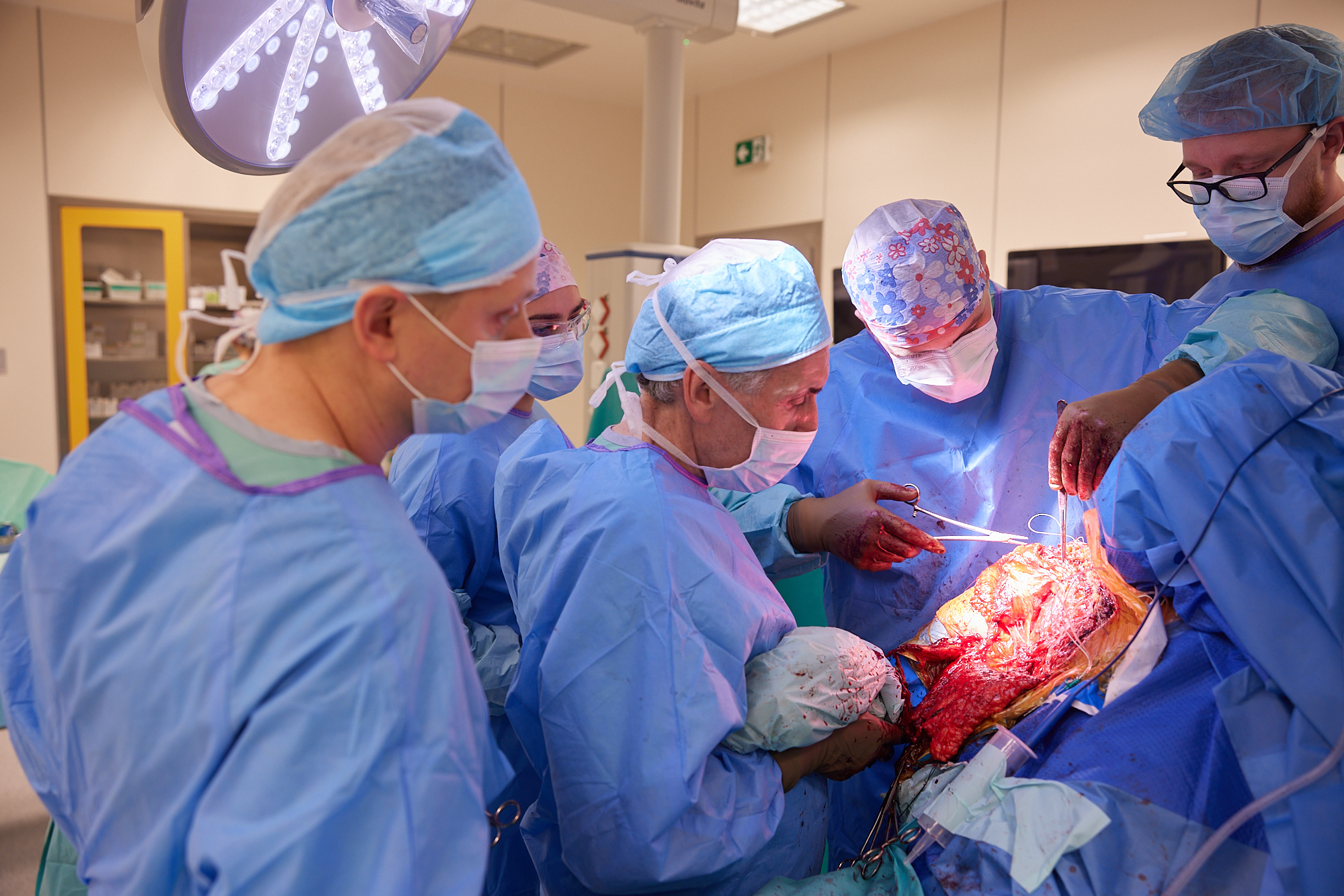
Philippe w trakcie kluczowego etapu – transfer mięśnia piersiowego, widać koncentrację całego zespołu
Rehabilitacja – droga do odzyskania funkcji
Operacja to dopiero początek procesu zdrowienia. Transfer mięśniowy wymaga czasu na wgojenie się w nowe miejsce i wykształcenie nowego wzorca ruchowego. Rehabilitacja po tego typu zabiegu jest wieloetapowa i trwa od kilku do kilkunastu miesięcy.
Wczesna faza (0-6 tygodni)
Okres ochrony przetransferowanego mięśnia. Bark unieruchomiony w ortezie odwodzącej. Delikatne ćwiczenia bierne i wspomagane – wyłącznie pod kontrolą fizjoterapeuty. Priorytetem jest ochrona fiksacji mięśnia i gojenie tkanek.
Faza pośrednia (6-12 tygodni)
Stopniowe przechodzenie do aktywnych ćwiczeń zakresu ruchu. Reedukacja nerwowo-mięśniowa – pacjentka uczy się aktywować przetransferowany mięsień piersiowy w nowej funkcji (unoszenie ramienia zamiast przywodzenia). To najtrudniejszy etap – wymaga systematycznej pracy i cierpliwości.
Faza wzmacniania (3-6 miesięcy)
Progresywne obciążanie przetransferowanego mięśnia. Ćwiczenia siłowe i funkcjonalne. Trening czynności dnia codziennego – sięganie, ubieranie się, higiena osobista.
Faza powrotu do aktywności (6-12 miesięcy)
Pełna ocena zakresu ruchu i siły mięśniowej. Optymalizacja funkcji pod kątem indywidualnych potrzeb pacjentki. Kontrola ortopedyczna z oceną RTG i kliniczną.
Oczekiwany efekt końcowy to redukcja bólu, przywrócenie podstawowej funkcji kończyny górnej oraz poprawa jakości życia – w sytuacji klinicznej, w której bez interwencji pacjentka nie miała realnych perspektyw na samodzielne funkcjonowanie.
Dr Adam Sokołowski o zabiegu
Obejrzyj materiał filmowy, w którym dr Adam Sokołowski omawia przebieg operacji, wskazania do tego typu leczenia i znaczenie współpracy międzynarodowej w chirurgii barku.
Film edukacyjny – dr Adam Sokołowski, specjalista ortopedii i traumatologii narządu ruchu
Znaczenie zabiegu – kontekst krajowy
Z dostępnej nam wiedzy wynika, że był to jeden z pierwszych, a być może pierwszy tego typu zabieg przeprowadzony w Polsce. Procedura łączy trzy dziedziny chirurgiczne – mikrochirurgię, torakochirurgię i chirurgię kończyny górnej – co czyni ją jedną z najbardziej złożonych operacji w chirurgii barku.
Fakt przeprowadzenia zabiegu tej klasy w 107 Szpitalu Wojskowym w Wałczu wskazuje na rozwój wysokospecjalistycznych metod leczenia także poza największymi ośrodkami akademickimi. Chirurdzy barku w Polsce coraz częściej stają przed koniecznością leczenia skomplikowanych przypadków rewizyjnych – a to wymaga ciągłego doskonalenia technik operacyjnych, współpracy międzynarodowej i gotowości do radzenia sobie z wieloczynnikowymi następstwami wcześniejszych interwencji.
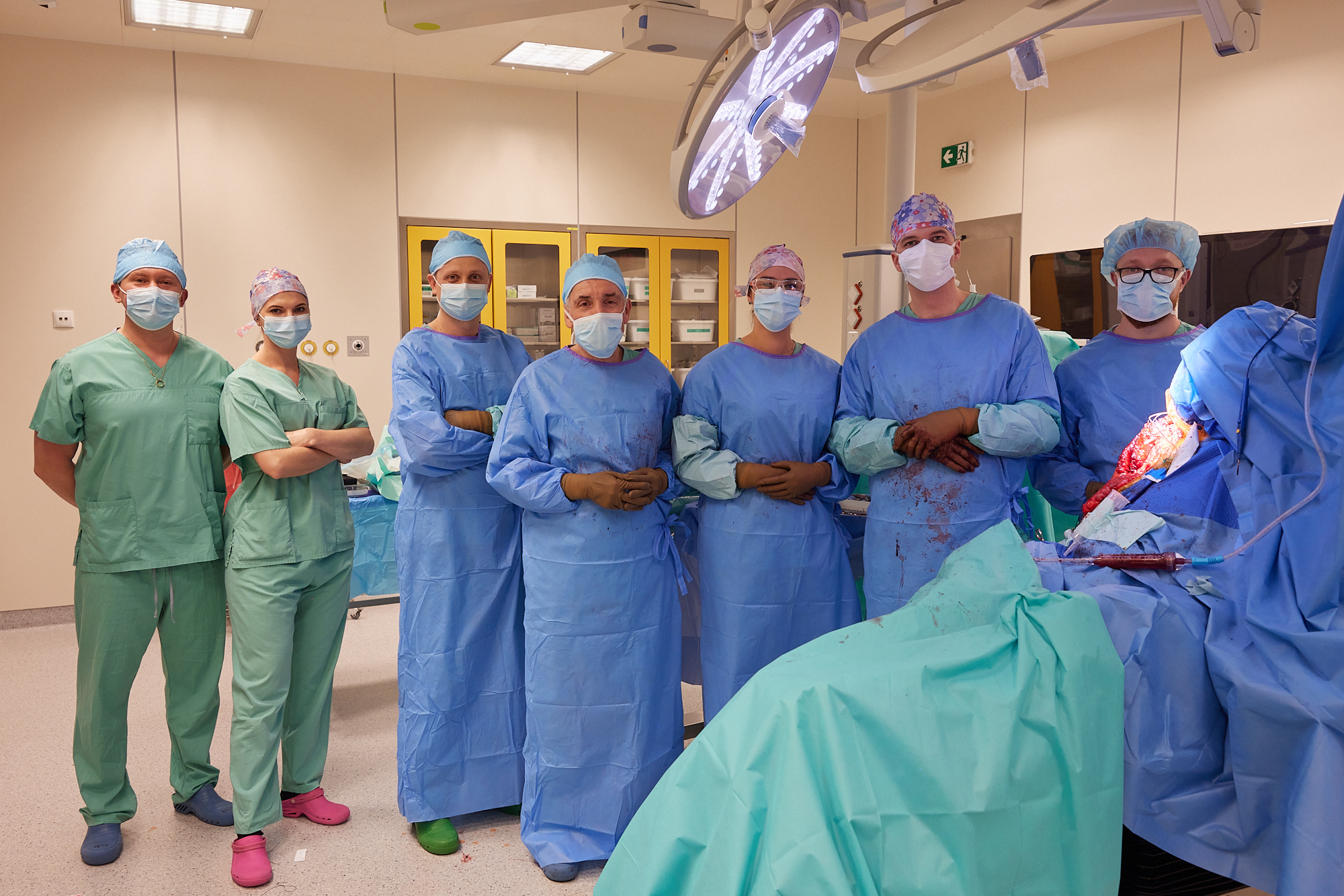
cały zespół po zakończeniu zabiegu – świetna robota, każdy wiedział co ma robić, wszyscy dali z siebie 100%
Zespół i kontakt
Zabieg przeprowadził dr Adam Sokołowski – specjalista ortopedii i traumatologii narządu ruchu, założyciel Instytutu Chirurgii Barku w Szczecinie. Szkolił się u czołowych chirurgów barku na świecie – m.in. w Harvard (USA), Mayo Clinic (USA), Clinique Bizet w Paryżu i Schulthess Klinik w Zürichu.
Konsultacja ortopedyczna w sprawie złożonych przypadków barku:
Rejestracja: 608 880 817 | Umów wizytę online
al. Wojska Polskiego 8a/1, 70-471 Szczecin | Pn-Pt 9:00-18:00
Informacje dodatkowe
Czym jest odwrócona proteza barku (RSA)?
Odwrócona proteza barku to implant, w którym elementy stawu zamieniono miejscami – kula umieszczona jest po stronie łopatki, a panewka po stronie kości ramiennej. Dzięki temu bark może funkcjonować nawet bez sprawnego stożka rotatorów, wykorzystując siłę mięśnia naramiennego do unoszenia ramienia.
Na czym polega transfer mięśnia piersiowego większego?
Transfer polega na chirurgicznym przemieszczeniu mięśnia piersiowego większego (wraz z zachowaniem jego ukrwienia i unerwienia) w miejsce uszkodzonego lub porażonego mięśnia naramiennego. Przetransferowany mięsień przejmuje funkcję stabilizacji i aktywnego unoszenia ramienia.
Dlaczego ten zabieg jest tak złożony?
Łączy trzy dziedziny chirurgiczne: mikrochirurgię (preparowanie pęczka naczyniowo-nerwowego), torakochirurgię (praca w obrębie mięśnia piersiowego) i chirurgię kończyny górnej (implantacja protezy). Każde powikłanie po wcześniejszych operacjach dodatkowo zwiększa stopień trudności – blizny, zrosty, ubytki kostne i zaburzenia ukrwienia wymagają indywidualnego rozwiązania.
Ile trwa rehabilitacja po takim zabiegu?
Rehabilitacja trwa od 6 do 12 miesięcy i obejmuje stopniowe przechodzenie od unieruchomienia w ortezie, przez ćwiczenia bierne i reedukację nerwowo-mięśniową, do ćwiczeń siłowych i funkcjonalnych. Kluczowe jest nauczenie się aktywacji przetransferowanego mięśnia w nowej funkcji.
Kim jest dr Philippe Valenti?
Dr Philippe Valenti to francuski chirurg barku i kończyny górnej, założyciel Institut Parisien de l’Épaule, współtwórca protezy Arrow (2003), autor ponad 120 publikacji naukowych. Prezes Francuskiej Akademii Ortopedii i Traumatologii (2019). Jeden z najbardziej doświadczonych specjalistów w Europie w zakresie złożonych rekonstrukcji barku.